saiba mais
O projeto, aprovado com 382 votos a favor e 128 contra, deve passar por uma nova votação na Câmara dos Lordes. Se oficializado, o texto vai permitir que a Autoridade de Fertilização e Embriologia Humana britânica conceda permissões para o uso da técnica em clínicas no fim deste ano.
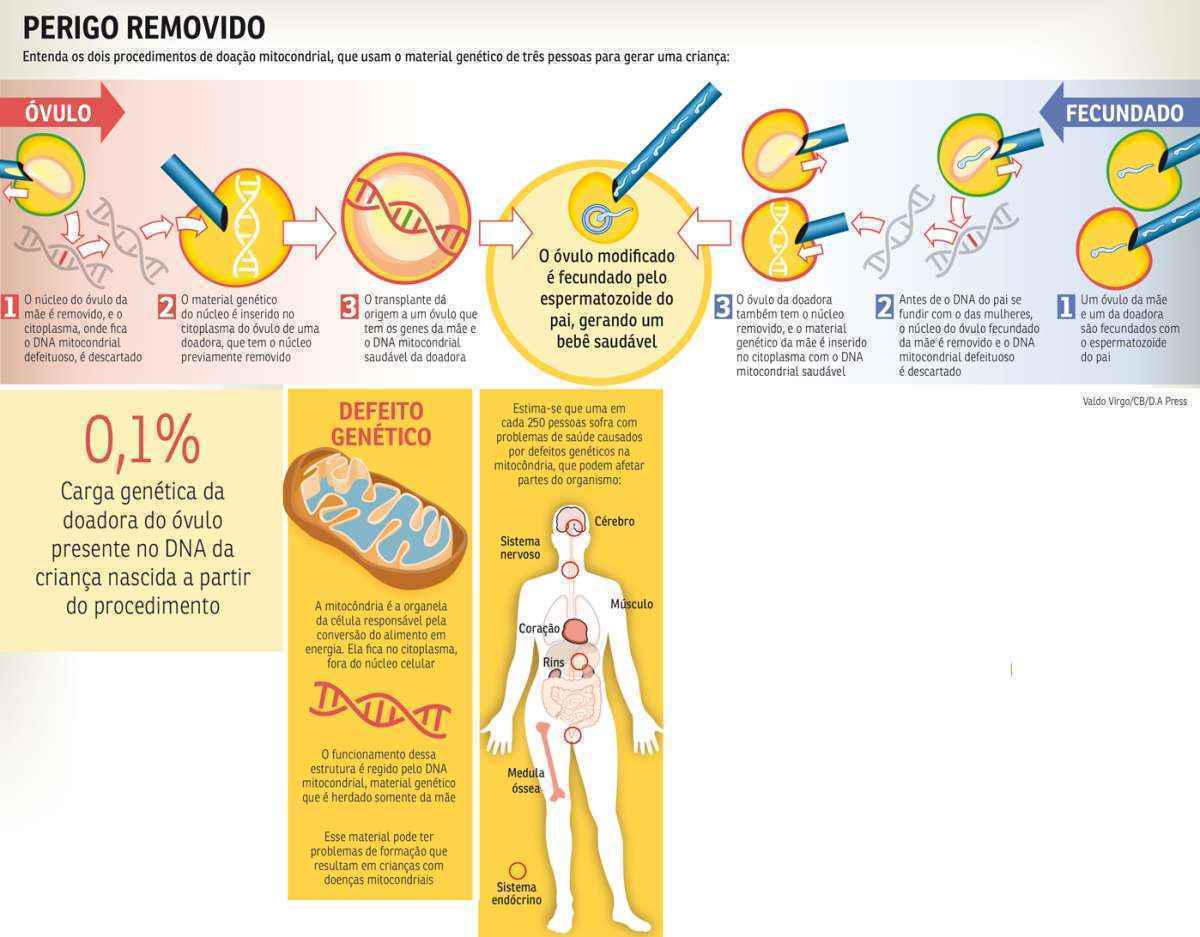
O alvo desse procedimento são mulheres cujos óvulos têm problemas no DNA mitocondrial, informações genéticas transmitidas apenas pela mãe (veja arte). A técnica consiste em um transplante que descarta o material defeituoso e o substitui por outro saudável. Isso é feito por meio de uma transferência do núcleo do óvulo da mãe para o citoplasma de um óvulo da doadora, gerando uma célula capaz de gerar um bebê livre dos males hereditários causados pelo defeito materno.
Usando um exemplo de fácil compreensão, o médico da Clínica de Reprodução Assistida Pró-Criar, em Belo Horizonte, João Pedro Junqueira Caetano, pós-graduado em reprodução assistida e doutor em cirurgia, explica: “Imagine um ovo quebrado numa tigela. Ele tem uma gema e uma clara saudável – a gema, no caso, é o núcleo da célula, onde está o DNA; a clara, onde ficam as mitocôndrias. Numa outra tigela, outro ovo tem a gema saudável, mas a clara doente. O médico tira, então, essa clara doente, e introduz uma clara saudável”.
Um estudo publicado recentemente no New England Journal of Medicine aponta que quase 2,5 mil mulheres no Reino Unido correm o risco de transmitir doenças mitocondriais potencialmente letais aos filhos. Um grupo de organizações e ativistas internacionais enviou uma carta aberta aos deputados britânicos pedindo que eles votassem a favor da lei que oferece às famílias “o primeiro vislumbre de esperança de ter um bebê que viva sem dor nem sofrimento”.
Órgãos prejudicados
Defeitos no DNA mitocondrial podem causar condições congênitas que afetam órgãos como o cérebro e o coração do indivíduo pelo resto da sua vida. Estima-se que uma em cada 250 crianças nascidas sofram com complicações desse tipo, que vão de cegueira a epilepsia. Casos mais graves, como a rara síndrome de Leigh, afetam um em cada 6,5 mil bebês, e muitos deles morrem ainda na infância.
Especialistas ressaltam que o método conserva todas as informações genéticas que guardam as características da mãe, como a cor dos olhos ou o tom da pele, que são misturadas normalmente aos genes presentes no esperma do pai. Da doadora, fica apenas o DNA mitocondrial, que corresponde a cerca de 0,1% de todo o genoma da criança. “Não podemos usar isso como perfil de paternidade em testes de DNA clássicos. Usa-se um outro marcador, que é o microssatélite”, explica Natan Monsores, professor de bioética da Universidade de Brasília (UnB).
No caso de uma doação anônima, seria virtualmente impossível identificar a doadora do óvulo por meio de um exame genético. Como o DNA da mitocôndria não passa pelo mesmo processo de mistura que dá origem aos genes do núcleo da célula, essa informação é passada por gerações de forma quase intacta. A comparação do DNA mitocondrial de uma pessoa com o de sua mãe, por exemplo, teria um resultado semelhante à mesma análise feita com o material da avó, da tia materna ou de várias outras mulheres de uma mesma família. “Em biologia molecular, brincamos que daria para chegar a Eva, tamanha a conservação desse DNA mitocondrial”, conta Monsores.
Controvérsia
A discussão da norma no Reino Unido levantou uma discussão ética sobre a manipulação genética de embriões, que descarta genes de dois óvulos para gerar uma terceira célula saudável. Regina Parizi, presidente da Sociedade Brasileira de Bioética, acredita que a questão exige um debate sobre seus méritos sociais, morais e científicos. Além da comprovação da eficácia da técnica, ela defende que se considerem todos os efeitos que a manipulação genética pode ter sobre os indivíduos gerados a partir do método. “Esse é um procedimento que não se esgota na hora em que a fecundação dá certo. Ele também tem repercussões na vida do filho que é gerado dessa forma. E, para nós, hoje, é mera especulação como essas pessoas vão ser e se sentir”, ressalta Parizi.
A maioria dos deputados britânicos que votaram contra o texto representam grupos e partidos conservadores, e muitos integrantes dessa ala se abstiveram de votar a questão. “Isso é sobre a vida humana em potencial, vinda de um pai e de uma mãe, sendo usadas como material descartável”, criticou o bispo John Sherrington, em nome da Conferência Episcopal de Inglaterra e de Gales. Hoje, a legislação local proíbe que embriões geneticamente alterados sejam implantado em uma mulher.
Os primeiros embriões gerados a partir dessa técnica foram produzidos em laboratório em 2010 por pesquisadores da Universidade de Newcastle. Em vez de usar dois óvulos diretamente retirados da mãe e da doadora, eles transplantaram os núcleos de zigotos recentemente fecundados. O método é ainda mais controverso, pois exige o uso de dois óvulos fecundados para a geração de um único embrião. “Na prática, as duas (técnicas) dão o mesmo resultado. Mas o embrião é mais resistente do que o óvulo. Porém, (a segunda técnica) acaba destruindo um embrião com 46 cromossomos, e isso eticamente é pior”, diz o médico Paulo Gallo, da Clínica Vida, do Centro de Fertilidade da Rede D’Or. A legislação brasileira permite o descarte de óvulos e de espermatozoides, mas proíbe que as clínicas façam o mesmo com embriões.
Na opinião do médico João Pedro Caetano, que é membro da Sociedade Brasileira de Reprodução Humana, do ponto de vista médico, é um grande avanço na medicina, sim. “Como médico não vejo como infração ética, mas é fato que teríamos um ser humano fruto de três DNAs. É preciso frisar que esta técnica seria para pouquíssimas pessoas se beneficiarem, dentro do universo da reprodução humana. É para casos de doenças genéticas muito específicas, que tornariam a criança muito limitada”, pontua.
Na visão do bioquímico Alessandro Ferreira, doutor em genética molecular pela UFMG e diretor de biotecnologia do Instituto Hermes Pardini, sob a ótica tecnológica, a proposta britânica é correta. “Apesar de a técnica ainda não ter sido divulgada amplamente nos meios convencionais, sob o aspecto técnico e tecnológico, não haveria problema no procedimento. O que eu li sobre as discussões esbarra nos dogmas existentes sobre a reprodução entre dois ou mais indivíduos.”
No Brasil
Para Caetano, o uso da técnica de maneira inadequada poderia ser um grande problema. “Dentro da proposta de ser aplicada a casos de patologias genéticas, a técnica é factível de ser aplicada em todo mundo, inclusive no Brasil. Por aqui, acredito que o Conselho Federal de Medicina seria bem rigoroso, pois ele é muito atuante. E para aplicar algo assim, cada caso seria analisado pelos conselhos regionais, para se ter um aval. Além do mais, o uso da técnica tem que ser muito bem estudado, ainda.”
Ferreira concorda e diz que para ser usada aqui, a técnica, de imedito, teria que enfrentar algumas barreiras. “Teríamos de ter o crivo da sociedade médica, da Sociedade Brasileira de Medicina e do Conselho Federal de Medicina. Nem todas as terapias gênicas e procedimentos de reprodução assistida aceitos no exterior são permitidos no Brasil.”