saiba mais
-
Um terço dos pacientes com HIV no Brasil rejeita tratamento
-
Secretário-geral da ONU pede compromisso na luta para acabar com a aids até 2030
-
Jovens com HIV relatam avanços na qualidade de vida e destacam prevenção
-
Médico reutiliza seringas de propósito para contaminar camponeses do Camboja com o vírus da Aids
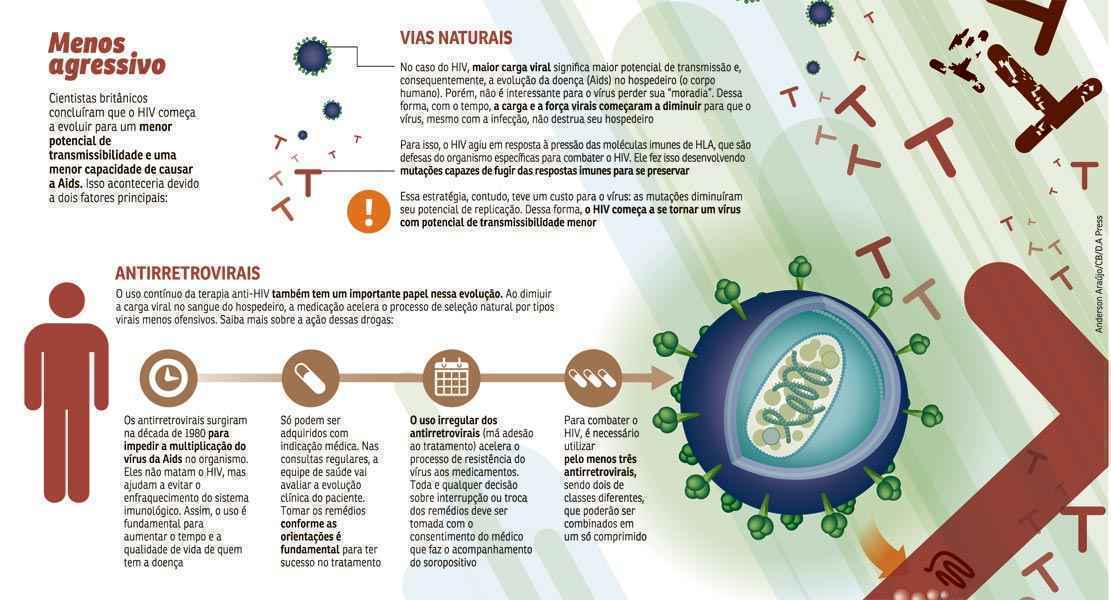
A condição pode parecer estranha, mas é bastante lógica. Não é favorável para um patógeno que o organismo que o abriga — no caso do vírus HIV, o corpo humano — morra imediatamente após a infecção. Pelo contrário, é vantajoso que o invasor possa se manter o maior tempo possível em um hospedeiro saudável, aumentando assim o tempo disponível para transmissão a outros. Mesmo assim, a descoberta é surpreendente para os especialistas, pois esse tipo de evolução não era esperada para o HIV, uma vez que é justamente a alta carga viral dele (sua presença em grande quantidade) que o torna mais transmissível.
A descoberta dos britânicos evidencia, portanto, uma espécie de “dilema viral”. Se o HIV mantivesse a carga alta, teria mais chances de passar adiante. No entanto, comportando-se assim, poderia matar o organismo hospedeiro muito rapidamente, reduzindo essa probabilidade. Os cientistas autores do trabalho, publicado na revista Pnas, estimam, então, que o micro-organismo encontre uma regulação ótima, de equilíbrio, em torno de 30 mil cópias para cada ml de sangue. “Esse é um índice suficientemente alto para proporcionar uma possibilidade razoável de transmissão e suficientemente baixo para proporcionar a sobrevivência a longo prazo do hospedeiro antes da progressão para a doença”, explica o professor Philip Goulder, líder da pesquisa.
Hipóteses
Goulder conta que o estudo considerou dois processos que podem explicar como se deu essa mudança de virulência do HIV. O primeiro seria uma adaptação natural do patógeno para fugir das defesas do sistema imune humano. As moléculas de defesa do organismo expressas pelos genes HLA acionam um mecanismo importante, que é a capacidade de direcionar linfócitos T citotóxicos (CTLs) para lutar contra células infectadas pelo HIV. O vírus só conseguiria fugir dessa arma do organismo humano por meio de mutações que, ao mesmo tempo, diminuíram sua virulência. “Assim, ainda que algumas respostas imunes tenham perdido a potência, a capacidade do vírus de se replicar pode ser substancialmente comprometida”, escrevem os autores. Segundo a equipe, essa mutações podem ser transmitidas e acumuladas na população, como já foi registrado na população japonesa.
As conclusões de Goulder e colegas tiveram como base um estudo da transmissão, infecção e evolução epidêmica em Botswana e na África do Sul, dois países severamente afetados pelo HIV. Em Botswana, onde a epidemia começou mais cedo e alcançou maior soroprevalência em adultos do que na África do Sul, a capacidade de replicação do HIV é menor. Também foi constatado que, no primeiro país, há uma melhor adaptação às moléculas de HLA que perderam seu efeito protetor.
O segundo processo observado seria o rápido crescimento e a difusão do uso de antirretrovirais em todo o mundo como forma de retardar a progressão da doença e reduzir o contágio. “A utilização de antirretrovirais na África do Sul começou anos mais tarde do que em Botswana. Temos a hipótese de que a maior cobertura antirretroviral corresponderia a um maior impacto na redução de virulência do HIV na população do país”, afirma o estudo.
A transmissão do HIV com alta virulência resulta em altas cargas virais e queda nos níveis de células imunes CD-4 no paciente. Dessa forma, indivíduos com as mais baixas contagens de CD4 tendem a ter o maior potencial de progressão para a Aids. Ao iniciar o tratamento com antirretrovirais, a tendência é que os níveis de carga viral sejam tão baixos que praticamente eliminem o risco de passar a infecção para outra pessoa. “Essas observações, portanto, nos levam à hipótese de que o aumento da utilização de antirretrovirais poderia contribuir para uma remoção da população com vírus de maior virulência e, portanto, para diminuir a virulência da epidemia de HIV ao longo do tempo”, acredita Goulder.
Equilíbrio natural
Na opinião da diretora da Sociedade Brasileira de Infectologia, Mônica Jacques de Moraes, o ideal do ponto de vista do vírus é que ele seja bastante virulento e altamente transmissível, mas até o ponto em que não prejudique demais a saúde do hospedeiro, para que ele não morra. “O que o artigo diz é que essa adaptação também acontece com o HIV. É algo conhecido para as doenças infecciosas, que podem começar muito virulentas e depois terem um certo equilíbrio. Como no exemplo do vírus da gripe”, diz. Porém, ressalta a especialista, não pode ser esperado que o HIV se torne, no futuro, praticamente inofensivo como o influenza. “No local onde a epidemia é mais antiga (na África), ele já está menos virulento, mas não é o suficiente para o controle da epidemia”, lembra.
Moraes considera que a informação é importante para lidar com medidas de controle e para uma melhor compreensão da epidemia. “O vírus está se modificando, mas seria o suficiente para indicar alterações na epidemia? Somente a muito longo prazo para ela ser controlada por isso. É muito mais possível que esse controle aconteça com o uso dos antirretrovirais em larga escala.”
Mutação japonesa
No Japão, a expressão de genes HLA foi inicialmente de proteção na parte inicial da epidemia. Com o tempo, o aumento da frequência da mutação em HIV resultou em 75% dos vírus circulantes na população japonesa soropositiva associados à perda do efeito protetor de HLA. Estudos recentes indicam que a virulência no Japão tem diminuído ao longo do mesmo período. Para os pesquisadores, os dados levam à questão de como a adaptação viral pode afetar a virulência em nível populacional.
OMS pede maior acesso a tratamentos
O impacto da ampliação do uso de antirretrovirais é o foco de novas diretrizes da Organização Mundial da Saúde (OMS) para o uso da medicação como tratamento e como prevenção à infecção pelo HIV. Ontem, Dia Mundial de Luta Contra a Aids, foi contabilizado o recorde de 13 milhões de pessoas com acesso ao tratamento anti-HIV em todo o mundo.
Apesar do grande progresso nos últimos anos mostrado por esse número, ainda falta muito para se alcançar o atendimento universal da população vivendo com HIV/Aids. Somente no ano passado, foram 2 milhões de novas infecções. A principal deficiência no acesso a serviços de tratamento e prevenção está nos países de baixa e média rendas. Nesses locais, estima-se que um a cada três adultos soropositivos recebe a terapia adequada.
As orientações publicadas pela OMS incluem medidas voltadas para o fornecimento de medicamentos para pessoas expostas ao HIV, como profissionais de saúde, trabalhadores do sexo e sobreviventes de estupro. Essa estratégia já existe no Brasil e é conhecida como profilaxia pós-exposição (PEP). Também são feitas recomendações sobre prevenção e gestão de “infecções oportunistas” comuns à condição soropositiva e de doenças como infecções bacterianas e malária grave.
Para Gottfried Hirnschall, diretor do Departamento de HIV/Aids da OMS, o aumento do acesso aos antirretrovirais é um sinal claro de que o mundo está trabalhando para fechar a lacuna no fornecimento de acesso ao tratamento do HIV. “As drogas tornaram-se muito mais baratas, mais seguras e mais simples (apenas um comprimido por dia, em vez de um punhado de comprimidos diferentes). Os pacientes são capazes de começar a tomá-las mais cedo, antes de ficarem doentes”, disse. Segundo Hirnschall, hoje, os pacientes têm consciência de que a terapia deve ser administrada para a manutenção da saúde e também para limitar a possibilidade de que o HIV seja passado para parceiros e filhos.